
ESGO-ESTRO-ESP GUIDELINES FOR THE MANAGEMENT OF PATIENTS WITH ENDOMETRIAL CARCINOMA: UPDATE 2025.
Concin N, Matias-Guiu X, Cibula D, Colombo N, Creutzberg CL, Ledermann J, Mirza MR, Vergote I, Abu-Rustum NR, Bosse T, Chargari C, Espenel S, Fagotti A, Fotopoulou C, Gatius S, González-Martin A, Lax S, Levy B, Lorusso D, Macchia G, Marth C, Morice P, Oaknin A, Raspollini MR, Schwameis R, Sehouli J, Sturdza A, Taylor A, Westermann A, Wimberger P, Planchamp F, Nout RA.
Lancet Oncol. 2025 Aug;26(8):e423-e435. doi: 10.1016/S1470-2045(25)00167-6. Erratum in: Lancet Oncol. 2025 Oct;26(10):e522. doi: 10.1016/S1470-2045(25)00560-1
Link all’abstract
https://pubmed.ncbi.nlm.nih.gov/40744042/
Il carcinoma dell’endometrio rappresenta il sesto tumore più frequente nel sesso femminile, con un’incrementata incidenza derivante dall’aumento della popolazione anziana e del tasso di obesità. Nel 2022, in Europa sono stati stimati 124.874 nuovi casi di carcinoma dell’endometrio e 30.272 morti.
Grazie ai progressi ottenuti nella miglior definizione delle caratteristiche patologiche e molecolari di tale neoplasia, nel 2023 è stato pubblicato l’aggiornamento della stadiazione secondo FIGO (International Federation of Gynaecology and Obstetrics), con lo scopo di definire dei gruppi prognostici e identificare trattamenti che prendessero in considerazione le caratteristiche biologiche del tumore (sottotipo istologico, invasione degli spazi linfovascolari e classificazione molecolare). Proprio in quest’ottica, ad Agosto 2025 è stato pubblicato l’update delle linee guida ESGO (European Society of Gynaecological Oncology), ESTRO (European Society for Radiotherapy and Oncology) e ESP (European Society of Pathology) per il trattamento del carcinoma dell’endometrio.
La classificazione molecolare del carcinoma dell’endometrio ha permesso di identificare 4 sottotipi tumorali con differente prognosi:
- tumori POLE mutati (POLE mut),
- tumori con deficit del mismatch repair (MMRd),
- tumori senza uno specifico profilo molecolare (NSMP)
- tumori con espressione abnorme della p53 (p53 abn)
Tale classificazione molecolare assume un valore particolarmente rilevante nei carcinomi di alto grado. L’analisi di POLE potrebbe essere omessa nei tumori dell’endometrio in stadio I con basso rischio, nei quali lo stato di POLE non influenza la scelta del trattamento adiuvante. Le proteine del mismatch repair e p53 dovrebbero essere valutati tramite analisi immunoistochimica e la valutazione dello stato mutazionale di POLE dovrebbe includere la valutazione di tutte le varianti patogeniche del dominio esonucleasico 11. L’analisi molecolare dovrebbe essere effettuata su materiale bioptico. I carcinomi dell’endometrio con caratteristiche di “multiple classifiers” dovrebbero essere classificati in base al driver genomico, ovvero la mutazione patogenica di POLE o il deficit nel sistema del mismatch repair. In tutti i tumori dell’endometrio, è inoltre importante valutare lo stato dei recettori per gli estrogeni tramite immunoistochimica, visto il loro valore prognostico nel gruppo NSMP e predittivo di risposta all’ormonoterapia in caso di stadio avanzato o recidiva di malattia. Infine, in tutti i tumori metastatici o recidivati con p53abn e in tutti i tumori sierosi o i carcinosarcomi potrebbero essere valutata l’iperespressione di HER2.
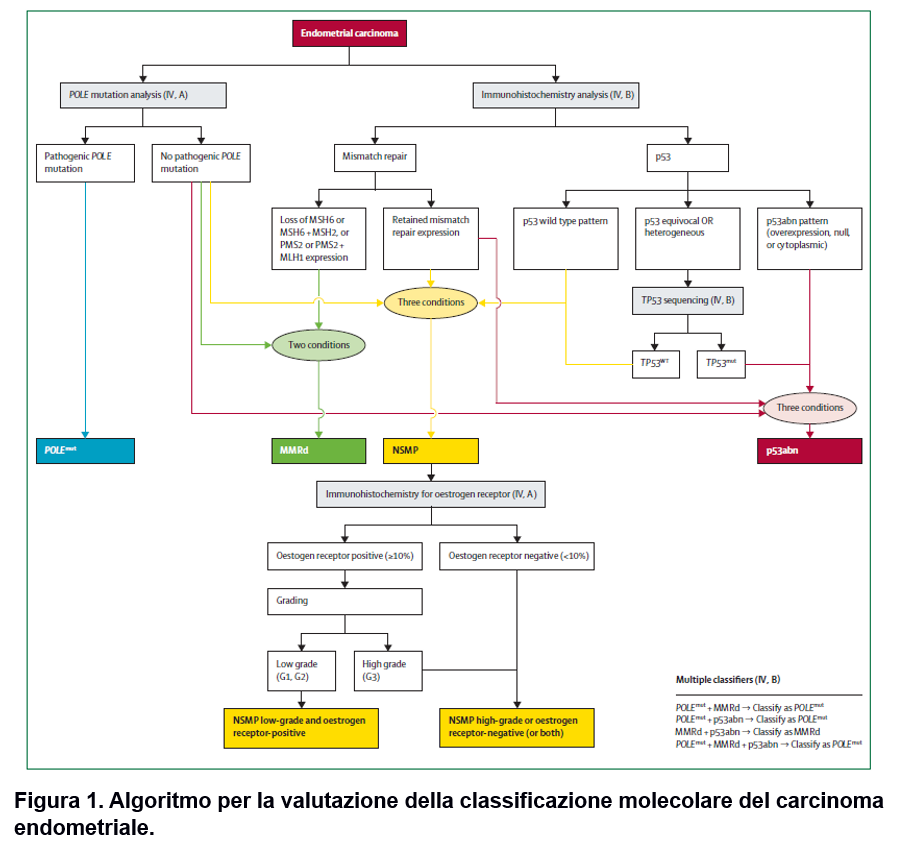
MMRd=mismatch repair deficient. mut=mutant. NSMP=no specific molecular profile. p53abn=abnormal p53. WT=wild type.
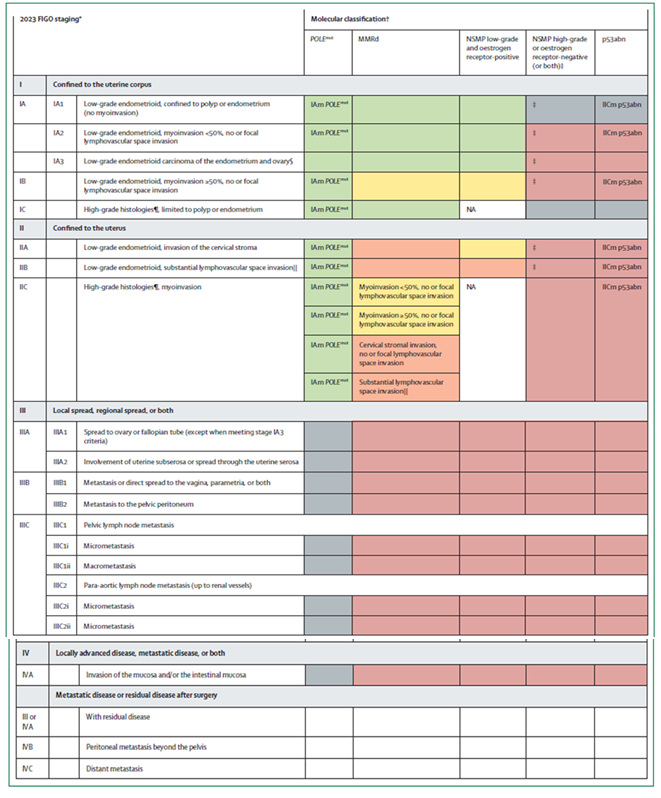
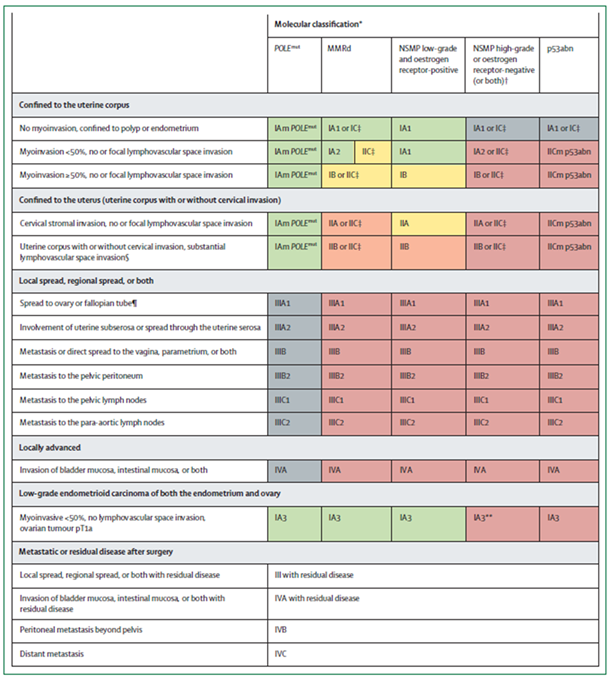
Le classi di rischio basate sull’integrazione di stadiazione FIGO 2023 e classificazione molecolare sono riportate nella Figura 2; i gruppi di rischio in base all’estensione anatomica del tumore, allo stato di invasione dello spazio linfovascolare e stadio FIGO 2023 sono riportati nella Figura 3.
A tali classi di rischio si associa un differente rischio assoluto di recidiva di malattia a 5 anni:
<8% nel gruppo a basso rischio,
8-14% nel gruppo a rischio intermedio,
15-24% nel gruppo a rischio intermedio-alto,
≥25% nel gruppo ad alto rischio.


MALATTIA IN STADIO INIZIALE.
Il trattamento chirurgico standard nei carcinomi dell’endometrio in stadio I e II è rappresentato dall’isterectomia totale con salpingo-ovariectomia bilaterale e dalla stadiazione linfonodale. L’omentectomia infracolica (totale o parziale) dovrebbe essere eseguita negli istotipi sierosi, nei carcinosarcomi e nei carcinomi indifferenziati. In tutti i tumori presumibilmente limitati all’utero, lo staging linfonodale dovrebbe essere costituito dalla biopsia del linfonodo sentinella; se il linfonodo sentinella pelvico non viene identificato da un lato, la linfoadenectomia pelvica sistematica dovrebbe essere effettuata nei pazienti a rischio intermedio-alto o alto e potrebbe essere presa in considerazione in quelli a rischio intermedio.
Il trattamento adiuvante dei pazienti con carcinoma dell’endometrio è strettamente correlato alla loro categoria prognostica di rischio (Figura 4).
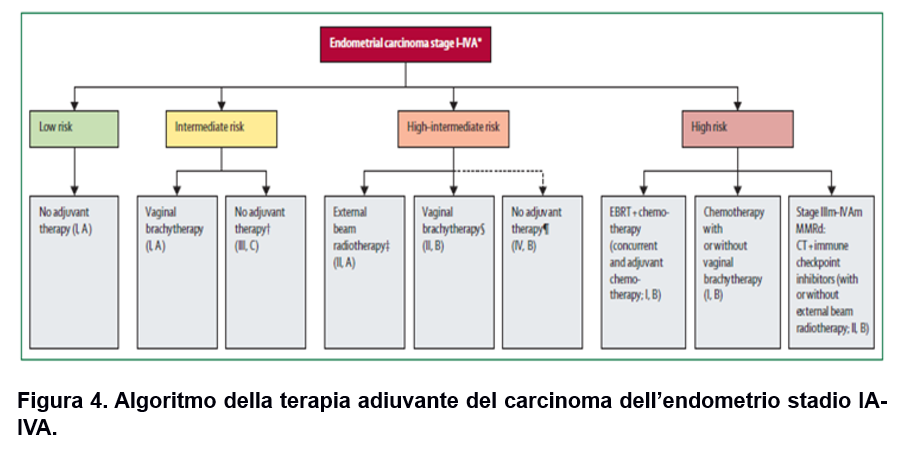
Basso rischio. Comprende quattro categorie: stadio IA POLEmut o MMRd o NSMP a basso grado e recettori ormonali positivi; stadio IB POLEmut; stadio IC POLEmut o MMRd e stadio II POLEmut. In queste categorie non è indicato alcun trattamento adiuvante.
Rischio intermedio. Comprende tre categorie: stadio IB MMRd o NSMP a basso grado e con recettori ormonali positivi; stadio IIA NSMP a basso grado e con recettori ormonali positivi e stadio IIC MMRd con invasione del miometrio ma senza invasione dello stroma cervicale e senza invasione sostanziale degli spazi linfovascolari. In questo gruppo è indicata la brachiterapia vaginale adiuvante; nelle pazienti con età inferiore ai 60 anni o in quelle con carcinoma dell’endometrio a basso grado, il solo follow-up può essere un’opzione.
Rischio intermedio-alto. Comprende tre categorie: stadio IIA MMRd; stadio IIB MMRd o NSMP a basso grado e con recettori ormonali positivi; stadio IIC MMRd con invasione cervicale o con invasione sostanziale degli spazi linfovascolari. Per questi tumori viene raccomandata la radioterapia esterna pelvica; la brachiterapia vaginale rappresenta un’opzione alternativa soprattutto per le pazienti sottoposte a staging chirurgico linfonodale e pN0.
Rischio alto. Comprende quattro categorie: stadio IA2, IA3 o IB NSMP ad alto grado o recettori ormonali negativi (o entrambi) oppure stadio IA2, IA3 o IB p53 abn; stadio II NSMP ad alto grado o recettori ormonali negativi (o entrambi) oppure p53 abn; stadio III MMRd oppure NSMP a basso grado e recettori ormonali positivi oppure NSMP ad alto grado o recettori ormonali negativi (o entrambi) oppure p53 abn; stadio IVA MMRd oppure NSMP a basso grado e recettori ormonali positivi oppure NSMP ad alto grado o recettori ormonali negativi (o entrambi) oppure p53 abn. In questo gruppo è raccomandato eseguire la radioterapia esterna pelvica con chemioterapia concomitante e chemioterapia adiuvante o in alternativa un trattamento chemio-radioterapico sequenziale. La chemioterapia con o senza brachiterapia è un’opzione alternativa. Per le pazienti in stadio III-IVA MMRd al trattamento chemioterapico adiuvante dovrebbe essere aggiunta l’immunoterapia con checkpoint inhibitor (con o senza radioterapia esterna pelvica).
Rischio incerto. Comprende 4 categorie: stadio IA1 NSMP alto grado o recettori ormonali negativi (o entrambi) oppure p53abn; stadio IC NSMP alto grado o recettori ormonali negativi (o entrambi) oppure p53abn; stadio III POLEmut e stadio IVA POLEmut. Tra queste categorie, per gli stadi iniziali (IA1 e IC) ci sono scarse evidenze che suggeriscono che il rischio di recidiva è leggermente più alto rispetto a quello del basso rischio, tuttavia non è generalmente raccomandato alcun trattamento adiuvante; per gli stadi avanzati (III e IVA) invece, stante gli scarsi dati a disposizione non può essere raccomandato alcun trattamento definitivo, sebbene dopo discussione multidisciplinare di ogni singolo caso possa essere considerato un trattamento di de-escalation rispetto a quello per gli alti rischi.
MALATTIA IN STADIO AVANZATO.
Nelle pazienti con carcinoma dell’endometrio in stadio III e IV (compresi i carcinosarcomi), la citoriduzione chirurgica (inclusa la resezione dei linfonodi sospetti) dovrebbe essere effettuata se fattibile una resezione macroscopica completa di tutta la malattia, con un’accettabile morbidità e una buona qualità di vita. Le pazienti con malattia in stadio III o IV non resecabile dovrebbero essere discusse all’interno di un team multidisciplinare e candidate in base al profilo molecolare a trattamento radioterapico definitivo e/o a trattamento sistemico di prima linea.
TERAPIA SISTEMICA
Lo stato del mismatch repair dovrebbe sempre essere preso in considerazione per stabilire la corretta scelta del trattamento di prima linea delle pazienti con carcinoma dell’endometrio in stadio III/IV non resecabile o con recidiva di malattia non sottoposte a precedente chemioterapia, ad eccezione del setting adiuvante. Le pazienti con carcinoma dell’endometrio MMRd dovrebbero essere candidate a immunoterapia con checkpoint inhibitor dapprima in associazione alla chemioterapia con carboplatino-paclitaxel e successivamente come terapia di mantenimento. Alle pazienti con tumore non-MMRd a rapida crescita o con malattia sintomatica dovrebbe essere offerta chemioterapia con carboplatino-paclitaxel; l’immunoterapia con checkpoint inhibitor dapprima in associazione alla chemioterapia e successivamente come terapia di mantenimento o l’immunoterapia con checkpoint inhibitor in associazione alla chemioterapia seguita da terapia di mantenimento con checkpoint inhibitor e PARP inibitori può essere un’alternativa terapeutica. Il regime chemioterapico standard è rappresentato da 6 cicli di chemioterapia con carboplatino-paclitaxel. Nei tumori a basso grado e con positività dei recettori ormonali, con basso carico di malattia o asintomatici, l’endocrinoterapia rappresenta la terapia di prima scelta (progestinici o in alternativa inibitori dell’aromatasi e tamoxifene).
A fallimento della terapia di prima linea, nelle pazienti che hanno ricevuto immunoterapia, dovrebbe essere proposta chemioterapia o endocrinoterapia mentre in quelle naive da immunoterapia dovrebbe essere offerta terapia con checkpoint inhibitor.
Commento a cura di Alessandra Modena, IRCCS Sacro Cuore Don Calabria di Negrar di Valpolicella
Queste linee guida rappresentano un importante strumento per cercare di uniformare la complessità del trattamento dei tumori dell’endometrio e sottolineano l’importanza del team multidisciplinare nella gestione di queste neoplasie.

